ไวรัสฝีดาษวานร ถูกค้นพบครั้งแรกในเดนมาร์ก (ปี 1958) ในลิงที่ถูกเลี้ยงไว้เพื่อการวิจัย และมีรายงานผู้ป่วยโรคฝีดาษลิงในมนุษย์ครั้งแรกเป็นเด็กชายอายุเก้าเดือนในสาธารณรัฐประชาธิปไตยคองโก (DRC, ปี 1970) โรค Mpox สามารถแพร่จากคนสู่คน หรือบางครั้งจากสัตว์สู่คน หลังจากการกำจัดโรคฝีดาษในปี 1980 และยุติการฉีดวัคซีนโรคฝีดาษทั่วโลก โรค Mpox ก็เริ่มแพร่กระจายมากขึ้นในแอฟริกากลาง ตะวันออก และตะวันตก การระบาดทั่วโลกเกิดขึ้นในช่วงปี 2022–2023 โดยยังไม่ทราบที่มาของไวรัสอย่างแน่ชัด แต่สัตว์เลี้ยงลูกด้วยนมขนาดเล็กเช่นกระรอก และลิงอาจเป็นพาหะ
โรค Mpox คืออะไร ?
โรค Mpox (เดิมชื่อฝีดาษลิง) เกิดจากไวรัสฝีดาษลิง (MPXV) ซึ่งเป็นไวรัส DNA สองสายพันธุ์ที่มีซองหุ้มในสกุล Orthopoxvirus ในวงศ์ Poxviridae ซึ่งรวมถึงไวรัส variola, cowpox, vaccinia และไวรัสอื่นๆ อีกด้วย ไวรัสฝีดาษลิงมีสองสายพันธุ์ทางพันธุกรรมคือ clade I และ clade II
ใครๆ ก็สามารถติดโรค Mpox ได้ โรคนี้แพร่กระจายจากการสัมผัสกับผู้ติดเชื้อผ่านทาง
- การสัมผัสโดยตรง การจูบ หรือการมีเพศสัมพันธ์
- สัตว์ เมื่อมีการล่าสัตว์ ลอกหนัง หรือปรุงอาหารจากสัตว์เหล่านั้น
- วัสดุต่างๆ เช่น ผ้าปูที่นอน เสื้อผ้า หรือเข็มที่ปนเปื้อน
- ผู้ที่ตั้งครรภ์ ซึ่งอาจแพร่เชื้อไวรัสไปยังทารกในครรภ์ได้
หากคุณติดโรค Mpox
- แจ้งให้บุคคลที่คุณเคยใกล้ชิดเมื่อเร็วๆ นี้ทราบ
- อยู่บ้านจนกว่าตกสะเก็ดทั้งหมดจะหลุดออก และมีชั้นผิวหนังใหม่ขึ้นมา
- ปิดบังรอยโรค และสวมหน้ากากที่พอดีกับใบหน้าเมื่ออยู่ใกล้คนอื่น
- หลีกเลี่ยงการสัมผัสทางกายภาพ
การแพร่เชื้อ
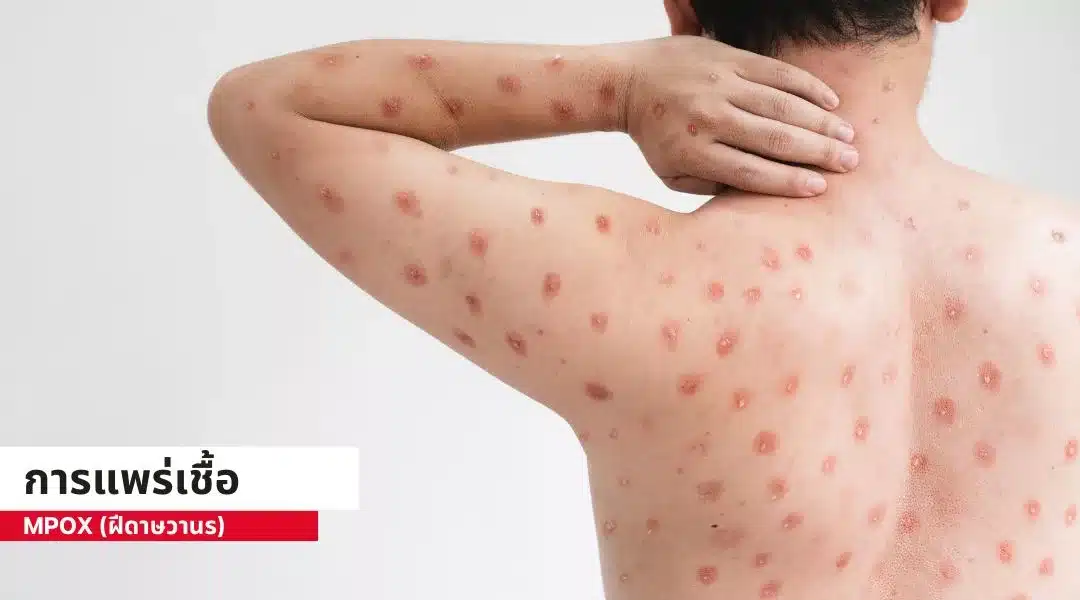
การแพร่เชื้อโรค Mpox จากคนสู่คนสามารถเกิดขึ้นได้ผ่านการสัมผัสโดยตรงกับผิวหนังที่มีเชื้อ หรือรอยโรคอื่นๆ เช่นในปาก หรืออวัยวะเพศ ซึ่งรวมถึงการสัมผัสในรูปแบบต่างๆ เช่น
- การเผชิญหน้าแบบตัวต่อตัว (การพูดคุย หรือการหายใจ)
- การสัมผัสผิวหนัง (การสัมผัสกัน หรือการมีเพศสัมพันธ์ทางช่องคลอด/ทวารหนัก)
- การสัมผัสปากต่อปาก (การจูบ)
- การสัมผัสปากกับผิวหนัง (การมีเพศสัมพันธ์ทางปาก หรือการจูบผิวหนัง)
- ละอองฝอยจากระบบทางเดินหายใจ หรือการสัมผัสใกล้ชิดในระยะสั้นเป็นเวลานาน
ไวรัสจะเข้าสู่ร่างกายผ่านทางผิวหนังที่มีรอยแผล พื้นที่เยื่อเมือก (เช่น ปาก คอ ตา อวัยวะเพศ หรือทวารหนัก) หรือทางเดินหายใจ โรค Mpox สามารถแพร่กระจายไปยังสมาชิกในครัวเรือน หรือคู่รักได้ ผู้ที่มีคู่นอนหลายคนมีความเสี่ยงสูงกว่า
การแพร่เชื้อโรค Mpox จากสัตว์สู่คนเกิดขึ้นจากสัตว์ที่ติดเชื้อไปยังมนุษย์ผ่านการกัด หรือข่วน หรือกิจกรรมต่างๆ เช่น การล่าสัตว์ ลอกหนัง วางกับดัก ปรุงอาหาร เล่นกับซากสัตว์ หรือการกินสัตว์ การแพร่กระจายของไวรัสในประชากรสัตว์ยังไม่เป็นที่ทราบแน่ชัด และกำลังมีการศึกษาเพิ่มเติม
ผู้คนสามารถติดโรค Mpox ได้จากวัตถุที่ปนเปื้อน เช่น เสื้อผ้า หรือผ้าปูที่นอน จากการบาดเจ็บจากของมีคมในการดูแลสุขภาพ หรือในสถานที่ชุมชน เช่น ร้านสัก
อาการของโรค Mpox
โร Mpox ส่วนมากแสดงอาการภายในหนึ่งสัปดาห์ บางรายอาจนานกว่านั้น 2 – 3 สัปดาห์ หลังจากได้รับเชื้อ อาการมักจะคงอยู่เป็นเวลา 2 – 4 สัปดาห์ แต่ในบางคนที่มีระบบภูมิคุ้มกันอ่อนแอ อาการอาจยาวนานกว่านั้น
อาการทั่วไปของโรค Mpox ได้แก่
- ผื่น
- ไข้
- เจ็บคอ
- ปวดหัว
- ปวดกล้ามเนื้อ
- ปวดหลัง
- อ่อนเพลีย
- ต่อมน้ำเหลืองโต
สำหรับบางคน อาการแรกของโรค Mpox คือผื่น ในขณะที่บางคนอาจมีอาการอื่นๆ ก่อน ผื่นเริ่มต้นเป็นแผลแบนที่พัฒนาเป็นตุ่มน้ำซึ่งอาจมีอาการคัน หรือเจ็บ เมื่อผื่นหาย รอยโรคจะเริ่มแห้ง เป็นสะเก็ด และหลุดออก บางคนอาจมีรอยโรคผิวหนังเพียงหนึ่ง หรือสองแห่ง ในขณะที่บางคนอาจมีหลายร้อยแห่ง หรือมากกว่านั้น รอยโรคเหล่านี้สามารถปรากฏได้ทั่วร่างกาย เช่น
- ฝ่ามือ และฝ่าเท้า
- ใบหน้า ปาก และลำคอ
- บริเวณขาหนีบ และอวัยวะเพศ
- ทวารหนัก
บางคนอาจมีอาการบวมที่ทวารหนักที่เจ็บปวด หรือมีอาการเจ็บ และปัสสาวะลำบาก
ผู้ที่มีโรค Mpox สามารถแพร่เชื้อให้ผู้อื่นได้จนกว่ารอยโรคทั้งหมดจะหาย และมีชั้นผิวหนังใหม่ขึ้นมา
เด็ก ผู้ที่ตั้งครรภ์ และผู้ที่มีระบบภูมิคุ้มกันอ่อนแอมีความเสี่ยงต่อภาวะแทรกซ้อนจากโรค Mpox
โดยทั่วไป สำหรับโรค Mpox ไข้ ปวดกล้ามเนื้อ และเจ็บคอจะปรากฏก่อน ผื่น Mpox จะเริ่มขึ้นที่ใบหน้า และแพร่กระจายทั่วร่างกาย รวมถึงฝ่ามือ และฝ่าเท้า และมีการพัฒนาในช่วง 2-4 สัปดาห์เป็นหลายระยะ – macules, papules, vesicles, pustules รอยโรคจะบุ๋มตรงกลางก่อนที่จะแห้ง และกลายเป็นสะเก็ด แล้วตกสะเก็ดออก ต่อมน้ำเหลืองโต (lymphadenopathy) เป็นลักษณะสำคัญของโรค Mpox บางคนอาจติดเชื้อโดยไม่มีอาการใดๆ
ในบริบทของการระบาดทั่วโลกของโรค Mpox ที่เริ่มในปี 2022 (ซึ่งเกิดจากไวรัส Clade IIb เป็นส่วนใหญ่) โรคนี้มีอาการเริ่มต้นแตกต่างกันในบางคน ในกรณีมากกว่าครึ่งหนึ่ง ผื่นอาจปรากฏก่อน หรือพร้อมกับอาการอื่นๆ และไม่แพร่กระจายทั่วร่างกายเสมอไป รอยโรคแรกอาจปรากฏในบริเวณขาหนีบ ทวารหนัก หรือในปาก หรือรอบๆ ปาก
ผู้ป่วยโรค Mpox บางรายอาจมีอาการรุนแรง เช่น ผิวหนังติดเชื้อแบคทีเรียจนเกิดฝี หรือเกิดความเสียหายรุนแรงที่ผิวหนัง ภาวะแทรกซ้อนอื่นๆ ได้แก่ ปอดอักเสบ การติดเชื้อที่กระจกตาซึ่งอาจทำให้สูญเสียการมองเห็น อาการเจ็บ หรือกลืนลำบาก อาเจียน และท้องเสียที่ทำให้เกิดภาวะขาดน้ำ หรือภาวะขาดสารอาหาร
การติดเชื้อในกระแสเลือดที่ทำให้เกิดการตอบสนองการอักเสบทั่วร่างกาย (sepsis) การอักเสบของสมอง (encephalitis) หัวใจ (myocarditis) ทวารหนัก (proctitis) อวัยวะเพศ (balanitis) หรือทางเดินปัสสาวะ (urethritis) หรืออาจถึงแก่ชีวิต ผู้ที่มีภาวะภูมิคุ้มกันบกพร่องจากการใช้ยา หรือจากสภาวะทางการแพทย์มีความเสี่ยงต่อการเจ็บป่วยรุนแรง และเสียชีวิตจากโรค Mpox มากขึ้น ผู้ที่มีเชื้อ HIV ที่ไม่ได้รับการควบคุม หรือรักษามักมีอาการรุนแรงมากกว่า
การวินิจฉัย
การวินิจฉัย โรค Mpox อาจทำได้ยากเนื่องจากการติดเชื้อ และภาวะอื่นๆ อาจมีลักษณะคล้ายกัน จึงจำเป็นต้องแยกโรค Mpox ออกจากโรคอีสุกอีใส โรคหัด การติดเชื้อแบคทีเรียที่ผิวหนัง โรคหิด โรคเริม ซิฟิลิส โรคติดต่อทางเพศสัมพันธ์อื่นๆ และอาการแพ้ยาที่เกี่ยวข้อง ผู้ที่เป็นโรค Mpox อาจมีโรคติดต่อทางเพศสัมพันธ์อื่นร่วมด้วย เช่น เริม หรือในทางกลับกัน เด็กที่สงสัยว่าเป็นโรค Mpox อาจเป็นโรคอีสุกอีใสด้วย ดังนั้นการตรวจวินิจฉัยจึงมีความสำคัญในการรักษาผู้ป่วยโดยเร็วที่สุด และป้องกันการแพร่กระจายเพิ่มเติม
การตรวจพบ DNA ของไวรัสด้วยวิธี polymerase chain reaction (PCR) เป็นการตรวจทางห้องปฏิบัติการที่นิยมใช้ในการวินิจฉัยโรค Mpox ตัวอย่างที่ดีที่สุดสำหรับการวินิจฉัยคือการเก็บจากผื่นโดยตรง เช่น ผิวหนัง น้ำจากตุ่ม หรือสะเก็ด โดยการใช้ก้านสำลีขูดอย่างแรง หากไม่มีรอยโรคที่ผิวหนัง การตรวจสามารถทำได้จากการเก็บตัวอย่างจากลำคอ ทวารหนัก หรือทวารหนัก การตรวจเลือดไม่แนะนำให้ใช้ วิธีการตรวจหาภูมิคุ้มกันอาจไม่เป็นประโยชน์เนื่องจากไม่สามารถแยกความแตกต่างระหว่างไวรัส orthopoxvirus ชนิดต่างๆ ได้
การรักษา และการฉีดวัคซีน
เป้าหมายของการรักษา โรค Mpox คือการดูแลผื่น จัดการกับความเจ็บปวด และป้องกันภาวะแทรกซ้อน การดูแลที่เร็ว และการสนับสนุนการรักษาเป็นสิ่งสำคัญ เพื่อช่วยในการจัดการกับอาการ และป้องกันปัญหาเพิ่มเติม
การรับวัคซีนป้องกันโรค Mpox สามารถช่วยป้องกันการติดเชื้อ วัคซีนควรได้รับภายใน 4 วันหลังจากสัมผัสกับผู้ที่มีโรค Mpox (หรือภายใน 14 วันหากยังไม่มีอาการ)
แนะนำให้ผู้ที่มีความเสี่ยงสูงเข้ารับการฉีดวัคซีนเพื่อป้องกันการติดเชื้อ Mpox โดยเฉพาะในช่วงที่มีการระบาด กลุ่มที่แนะนำให้ฉีดวัคซีน ได้แก่
- บุคลากรทางการแพทย์ที่เสี่ยงต่อการสัมผัส
- ชายที่มีเพศสัมพันธ์กับชาย
- ผู้ที่มีคู่นอนหลายคน
- ผู้ค้าบริการทางเพศ
การดูแลตนเอง และการป้องกัน
ผู้ป่วยโรค Mpox ส่วนใหญ่จะหายภายใน 2 – 4 สัปดาห์ สิ่งที่ควรทำเพื่อบรรเทาอาการ และป้องกันการแพร่เชื้อไปยังผู้อื่น ได้แก่
สิ่งที่ควรทำ
- อยู่บ้าน และอยู่ในห้องของตนเองถ้าเป็นไปได้
- ล้างมือบ่อยๆ ด้วยสบู่ และน้ำ หรือเจลล้างมือ โดยเฉพาะก่อน หรือหลังสัมผัสรอยโรค
- สวมหน้ากาก และปิดรอยโรคเมื่ออยู่ใกล้คนอื่นจนกว่าผื่นจะหาย
- รักษาผิวหนังให้แห้ง และไม่ปิดบัง (เว้นแต่จะอยู่ในห้องกับคนอื่น)
- หลีกเลี่ยงการสัมผัสสิ่งของในพื้นที่ใช้สอยร่วมกัน และทำความสะอาดพื้นที่ใช้สอยร่วมกันบ่อยๆ
- ใช้น้ำเกลือกลั้วปากสำหรับรอยโรคในปาก
- อาบน้ำอุ่น หรือแช่น้ำด้วยเบกกิ้งโซดา หรือเกลือเอปซอมสำหรับรอยโรคตามร่างกาย
- ใช้ยาบรรเทาอาการปวดที่หาซื้อได้ตามร้านขายยา เช่น พาราเซตามอล (acetaminophen) หรือไอบูโพรเฟน
สิ่งที่ไม่ควรทำ
- ห้ามกดตุ่มน้ำ หรือเการอยโรค เพราะจะทำให้การหายช้าลง แพร่กระจายผื่นไปยังส่วนอื่นๆ ของร่างกาย และทำให้รอยโรคติดเชื้อได้
- ห้ามโกนบริเวณที่มีรอยโรคจนกว่าสะเก็ดจะหาย และมีผิวหนังใหม่ขึ้นมาข้างใต้ (ซึ่งอาจทำให้ผื่นแพร่กระจายไปยังส่วนอื่นๆ ของร่างกายได้)
การป้องกันการแพร่กระจายของโรค Mpox ไปยังผู้อื่น
ผู้ที่มีโรค Mpox ควรแยกตัวที่บ้าน หรือในโรงพยาบาลหากจำเป็นตลอดระยะเวลาที่สามารถแพร่เชื้อได้ (ตั้งแต่เริ่มมีอาการจนกว่ารอยโรคจะหาย และสะเก็ดหลุดออก) การปิดรอยโรคและสวมหน้ากากทางการแพทย์เมื่ออยู่ใกล้คนอื่นอาจช่วยป้องกันการแพร่กระจาย การใช้ถุงยางอนามัยระหว่างมีเพศสัมพันธ์จะช่วยลดความเสี่ยงในการติดเชื้อ Mpox แต่ไม่สามารถป้องกันการแพร่เชื้อจากการสัมผัสทางผิวหนัง หรือปากกับผิวหนังได้
การระบาด
หลังจากปี 1970 โรค Mpox เกิดขึ้นเป็นระยะในภูมิภาคแอฟริกากลาง และแอฟริกาตะวันออก (Clade I) และแอฟริกาตะวันตก (Clade II) ในปี 2003 มีการระบาดในสหรัฐอเมริกาที่เชื่อมโยงกับสัตว์ป่าที่นำเข้า (Clade II) ตั้งแต่ปี 2005 มีรายงานผู้ต้องสงสัยหลายพันรายในสาธารณรัฐประชาธิปไตยคองโก (DRC) ทุกปี ในปี 2017 โรค Mpox กลับมาระบาดในไนจีเรีย และยังคงแพร่กระจายระหว่างผู้คนทั่วประเทศ รวมถึงผู้ที่เดินทางไปยังที่หมายอื่นๆ ข้อมูลเกี่ยวกับกรณีที่รายงานจนถึงปี 2021
ในเดือนพฤษภาคม 2022 เกิดการระบาดของโรค Mpox ที่แพร่กระจายอย่างรวดเร็วในยุโรป อเมริกา และต่อมาในทั้ง 6 ภูมิภาคของ WHO โดยมี 110 ประเทศรายงานผู้ป่วยประมาณ 87,000 ราย และเสียชีวิต 112 ราย การระบาดทั่วโลกส่วนใหญ่ (แต่ไม่ใช่ทั้งหมด) ส่งผลกระทบต่อชายรักชาย ไบเซ็กชวล และกลุ่มชายที่มีเพศสัมพันธ์กับชายอื่นๆ และแพร่กระจายจากคนสู่คนผ่านทางเพศสัมพันธ์
สิงหาคม 2024 องค์การอนามัยโลก (WHO) ได้ประกาศให้ โรค Mpox หรือที่รู้จักกันในชื่อเดิมว่า ฝีดาษลิง เป็นภาวะฉุกเฉินด้านสาธารณสุขระหว่างประเทศ หลังจากพบการระบาดอย่างรุนแรงในหลายประเทศในทวีปแอฟริกา โดยประเทศที่ได้รับผลกระทบอย่างหนักจากการระบาดครั้งนี้ ได้แก่ บุรุนดี สาธารณรัฐแอฟริกากลาง เคนยา และรวันดา แต่ประเทศที่มีสถานการณ์วิกฤตที่สุดคือสาธารณรัฐประชาธิปไตยคองโก (ดีอาร์คองโก) ซึ่งมีรายงานผู้ติดเชื้อมากกว่า 13,700 ราย และมีผู้เสียชีวิตแล้ว 450 ราย นับตั้งแต่ต้นปี 2567 เป็นต้นมา
อ้างอิง : who.int/news-room/fact-sheets/detail/monkeypox
อ่านบทความที่เกี่ยวข้อง
การระบาดของโรค Mpox ทั่วโลกได้รับการประกาศให้เป็นสถานการณ์ฉุกเฉินด้านสาธารณสุขที่มีความกังวลระหว่างประเทศ (PHEIC) เมื่อวันที่ 23 กรกฎาคม 2022 องค์การอนามัยโลก (WHO) ได้เผยแพร่แผนการเตรียมความพร้อม และการตอบสนองทางยุทธศาสตร์สำหรับโรค Mpox และชุดเอกสารแนวทางทางเทคนิค การติดตาม ตรวจวินิจฉัย การสื่อสารความเสี่ยง และการมีส่วนร่วมของชุมชน ยังคงเป็นส่วนสำคัญในการหยุดการระบาด และกำจัดการแพร่เชื้อจากมนุษย์สู่มนุษย์ของโรค Mpox ในทุกบริบท